Wir setzten eine Nahrungsergänzung bestehend aus Braunalgen, Kakao und Hopfenextrakt (Biomun®-T) bei Allergikern vom Soforttyp über drei Monate ein. Es wurde eine Anwendungsbeobachtung unter unserer fachlichen Leitung zusammen mit 17 Ärzten und Heilpraktikern aus dem Raum Regensburg an 35 Patienten durchgeführt.
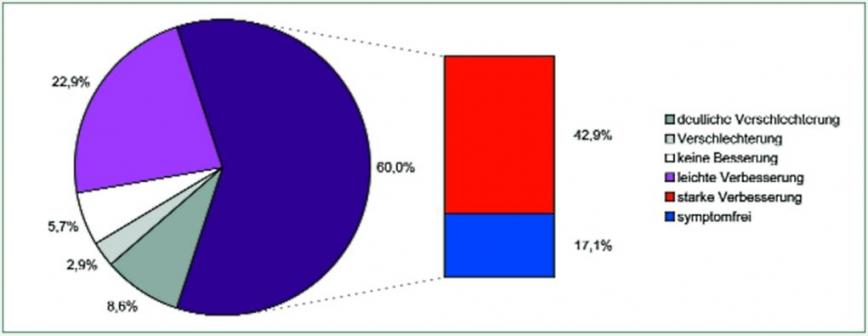
Diese ergab einen Erfolg bei 29 Personen (83 %), wobei 21 (60 %) eine starke Besserung bzw. Symptomfreiheit zeigten. Sechs Patienten (17 %) waren völlig symptomfrei.
Material und Methoden
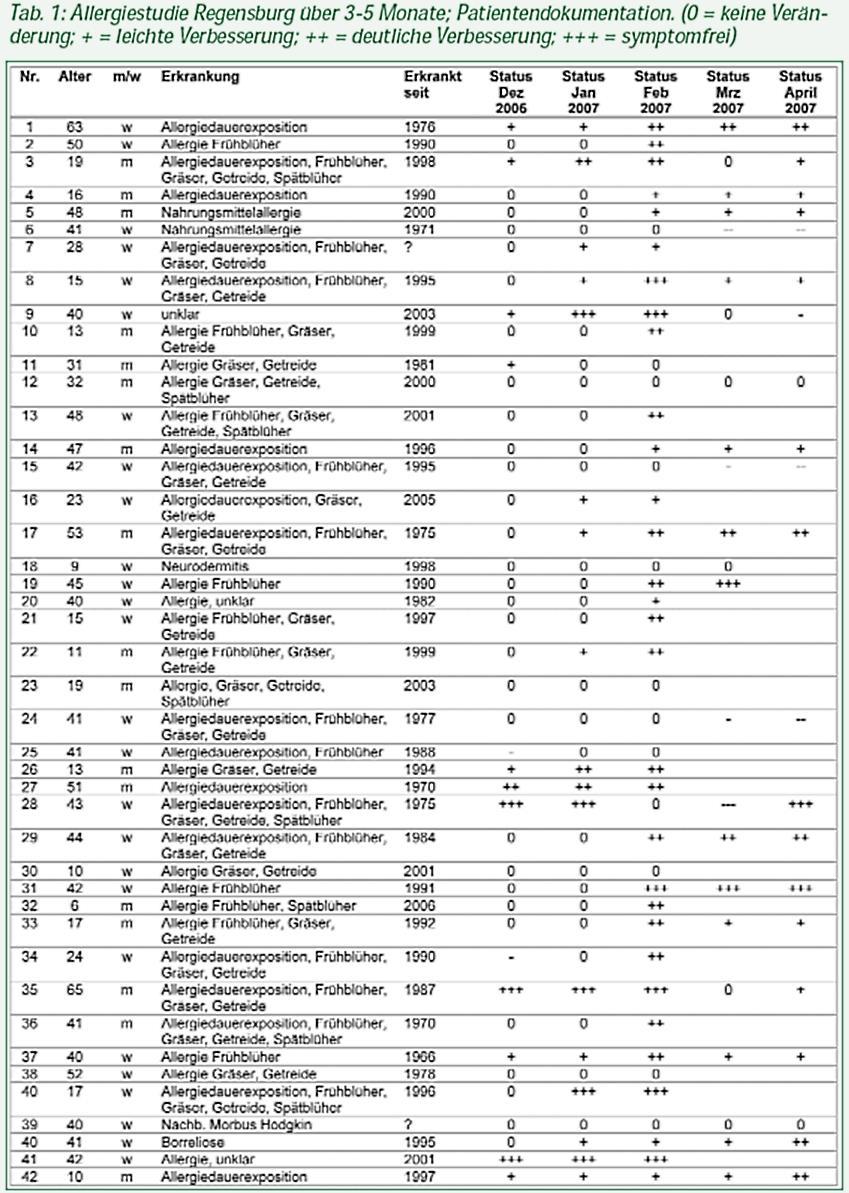
Verwendet wurde die genannte Nahrungsergänzungmit 3x täglich 1 Kapsel. Eine Kapsel enthält 162 mg mit je 30 mg Braunalgenpulver,30 mg Kakao, 17 mg Alginsäure, 9 mg Sesamöl und 5 mg natürlichen Aromastoffen (sowie 71 mg Hilfsstoffen). 46 Patienten, 26 weibliche und 20 männliche, in einem Alter von 6 bis 63 Jahren erhielten dreimal täglich eine Kapsel. Sie notierten während drei Monaten täglich, danach wöchentlich ihre Symptome und ihr Befinden. Die Beobachtung erfolgte in Zusammenarbeit mit 17 Ärzten und Heilpraktikern in der Region Regensburg, Oberpfalz. Der Beginn war im Dezember 2006. Auf Grund eines extrem warmen Winters begannen Hasel, Erle und Weide bereits Ende Januar zu blühen. Im Februar blühte auch bereits die Birke. Diese Auswertung erfolgte meist mit den Daten bis 28.02.2007. In einigen unklaren Fällen wurde telefonisch bei den Patienten nachgefragt. Eine Nichtreaktion auf eine beim Patienten bekannte Allergenexposition wurde als positiv bewertet.
Bei 24 Patienten wurde bis Ende April weiter beobachtet. Elf Patienten beendeten die Behandlung, davon zehn wegen eines positiven Ergebnisses. Fünf Patienten mit Allergien gegen Spätblüher konnten noch nicht bewertet werden, Im April blühten im Raum Regensburg die Gräsernoch nicht. Acht Patienten litten nicht an Allergien (ein Fall von Borreliose wurde erfolgreich mit dem Präparat behandelt; in einem Fall von Morbus Hodgkin trat keine Verbesserung ein; bei drei Fällen von Neurodermitis konnten zwei erfolgreich behandelt werden; in einem Fall von Gürtelrose wurde
Symptomfreiheit erreicht; in zwei Fällen von unklaren Nahrungsmittelallergien wurde einer erfolgreich behandelt, der zweite nicht. In diesem letzteren Fall trat im März und April ein Heuschnupfen auf). Etwas verwirrend ist ein Patient, bei dem es nach zwei Monaten Symptomfreiheit zu einer Verschlechterung kam.
Ergebnisse
|
Insgesamt: |
35 |
|
Davon: | |
|
deutliche Verschlechterung |
3 |
|
Verschlechterung |
1 |
|
keine Besserung |
2 |
|
leichte Verbesserung |
8 |
|
starke Verbesserung |
15 |
|
Symptomfreiheit |
6 |
Allergiestudie Regensburg über 3-5 Monate
Besonderheiten
In fünf Fällen von chronischem allergischem Asthma (Dauer zwischen 3-27 Jahre) trat in vier Fällen eine Besserung ein, davon in zwei Fällen bis zur Symptomlosigkeit (einer davon seit elf Jahren chronisch).
Nebenwirkungen
In mehreren Fällen (8 von 46) traten Aufstoßen und Blähungen auf, die meistens (6 von 8) vorübergehend waren.
Hautirritationen traten selten (4 von 46) auf. Bis auf einen Fall waren sie vorübergehend (dies kann als Zeichen der Umstellung auf TH1-Dominanz gesehen werden).
Darmbeschwerden traten in 3 von 46 Fällen auf, wobei 2 vorübergehend waren.
Die übrigen Nebenwirkungen (Aphthen; Irritationen an Auge und Gaumen sowie Schnupfen) traten je einmal auf und waren alle vorübergehend.
Husten trat (vorübergehend) 2-mal auf (einmal lang anhaltend). Dies kann als saisonal bedingt angesehen werden.
Diskussion
Allergien sind in Deutschland und anderen Industriestaaten eine Volkskrankheit, wobei die Häufigkeit seit Jahren zunimmt. Man kann in Deutschland von zwölf Millionen Patienten mit allergischer Rhinokonjunktivitis, sechs Millionen mit kreuzreagierenden Nahrungsmittelallergien und vier Millionen mit Asthma bronchiale ausgehen (alles Allergien vom Typ I, die TH2 vermittelt sind), dies sind 26 % der Bevölkerung. Hinzu kommt eine Reihe nicht diagnostizierter
Allergien besonders bei Kindern. Da bei weitem nicht alle Allergiker in ärztlicher Behandlung sind, sprechen andere Schätzungen von 43 % in Westdeutschland und 30 % in Ostdeutschland.
Nach wie vor unklar sind die Ursachen der dramatischen Zunahmen von Typ-I-Allergien in den Industrieländern und dem Unterschied zwischen Ost- und Westdeutschland, mit der schnellen Anpassung an das Westniveau in Ostdeutschland bei der nachwachsenden Generation. Da Allergien ohne diagnostischen Aufwand leicht festzustellen sind, sind sie seit sehr langer Zeit der Medizin bekannt. Bis zu den 1930-er Jahren des 20. Jahrhunderts lag ungesunden Ernährung und dem Einsatz von Antibiotika(Störung der Darmflora) bestanden keine so dramatischen Unterschiede. Am wahrscheinlichsten ist noch die Hypothese, dass der Parasitenbefall in der Kindheit wichtig ist, um das Immunsystem zu trainieren (Krämer et al. 1999;Riedler et al. 2001). Die physiologische Funktion der IgE- Antikörper ist ja die Abwehr von intestinalen Würmern. In den westlichen Industrienationen kommt der Spulwurmbefall kaum mehr vor. In den Kinderkrippen der ehemaligen DDR waren sie kaum zu vermeiden, aber über eine regelmäßige Entwurmung der Kindergruppe gut in den Griff zu kriegen.
Nach der üblichen Klassifikationvon Coombs und Gell unterscheidet man
Typ I: Humorale Sofortreaktion allergischer Art, vermittelt über TH-2-Zellen, IgE und Mastzellen. Dies ist der bei Weitem häufigste Typ.
Typ II: Ein Autoantikörper, der gegen eigene Strukturen gerichtet ist, wird versehentlich gebildet. Das Autoantigen muss an der Körperzelloberfläche liegen, damit diese Reaktion ablaufen kann. Die Vermittlung erfolgt über TH2-Zellen.
Typ III: Der Autoantikörper kann aber auch gegen lösliche Substanzen, zum Beispiel Serumproteine gerichtet sein: Komplexe lagernsich am Endothel der Blutgefäße ab, vor allem im feinen Gefäßsystem der Niere. Wenn dann nach Komplementaktivierung die neutrophilen Granulozyten eine massive Entzündungsreaktion hervorrufen, wird das Nierengewebe geschädigt. Die Vermittlung erfolgt über TH2-Zellen.
Typ IV: „Reaktion vom verzögerten Typ", vermittelt über TH-1-Zellen – tritt erst bei Zweit- oder Mehrfachkontakt mit dem Antigen auf (z. B. bei Kontaktallergien wie Nickel- oder Waschmittelallergie). Dieser Sammeltyp bedarf dringend einer Revision.
Die Typen I, II und III kann man alle als Überreaktion des humoralen Immunsystems ansehen. Wie bereits beschrieben (Gradl 2004) lässt sich das Gleichgewicht zwischen TH1 und TH2 durch Naturstoffe in Richtung TH1 verschieben (TH1-switch) und damit eine TH2- Überreaktion herunterregulieren. Dies wurde hier in einer breiter angelegten Anwendungsbeobachtung evaluiert, nachdem zuvor bei 14 Patienten mit Heuschnupfen bei elf (79 %) eine
Besserung auftrat. Davon waren acht (57 %) deutlich gebessert bis symptomfrei.
Mit Hilfe einiger Naturstoffe wie dem Bitterstoff des Hopfens (Honma et al 1998; Shimamura et al. 2001) ist es möglich, die Differenzierung der Helfer T-Zellen in Richtung TH1 zu steuern. Humulon hemmt dabei die Cyclooxygenase- 2, wodurch weniger Prostaglandine aus Arachidonsäure freigesetzt werden. Prostaglandine aber verschieben ihrerseits die Differenzierung in Richtung TH2. Die induzierbare Ca++-abhängige NO-Synthase, kann durch Procyanidine (z. B. aus Kakao) gefördert werden (Malina et al 2000). Ein wichtiger Effektor der zellulären Immunität ist Stickstoffmonoxid, das durch die NO-Synthase aus Arginin gebildet wird. Generell kann man sagen, dass die Cyclooxygenase-2 durch die gleichen Faktoren aktiviert wird wie die induzierbare NO-Synthase.
In beiden Fällen in reagieren diese Stoffe mit einer Reihe von Rezeptoren, die eine Kaskade von Übertragungssignalen auslösen, Transkriptionsfaktoren aktivieren und die genetische Expression für die Biosynthese der Cyclooxygenase-2 erhöhen (Appelton et al. 1996; Cishek et al. 1997; Goppelt-Struebe 1995; Herschman 1996; Minghetti et al. 1998). Die beiden Stoffe, Humulon und Procyanidin, werden zwar oral verabreicht, aber sie sind an Siliziumdioxidpartikel gebunden. Dadurch ist es möglich, Wirksubstanzen direkt in den M-Zellen der Peyerschen Plaques in Monozyten aufzunehmen und deren Zytokinmuster zu verändern (Gradl 2003). Insbesondere gelingt dies auch mit ganz natürlichen Nahrungsbestandteilen. Da die Stoffe nicht systemisch im ganzen Körper verteilt werden, ist der Einsatz von sehr geringen Wirkstoffmengen möglich. Verstärkt wird der Effekt durch Phasentransfer- katalysatoren aus Alginsäuren, die den Sauerstofftransfer in die Zellemembran der Lymphozyten beschleunigen (Gradl 2003). Mit der vorliegenden Nahrungsergänzung wird weder auf die einzelnen Allergene (wie bei der Hyposensibilisierung) noch auf die Entstehung von Allergien Bezug genommen. Auch wird nicht in die Endreaktion, die Histaminausschüttung eingegriffen (Antihistamika) oder die Entzündungsreaktion über hochdosiertes Kalzium oder Kortison herunterreguliert. Der zu Grunde liegende pathogene Mechanismus ist vielmehr stets eine Imbalance zwischen der humoralen (TH2-vermittelten) und der zellulären (TH1-vermittelten) Immunreaktion zu Gunsten der Ersteren.
Fazit
Die Anwendungsbeobachtung zeigte, dass es möglich ist, mit Hilfe der in der Nahrungsergänzung enthaltenen Wirkstoffkombination bei der überwiegenden Anzahl der Patienten die Immunantwort so zu verändern, dass Allergien vom Soforttyp sich deutlich und zum Teil bis zur Symptomlosigkeit verbessern.